Contenu de la page
Bien qu’elle ne semble avoir aucune influence sur l’enfant, il est important de soigner l’acné, car elle peut laisser place à des cicatrices ou à d’autres complications, qui pourront s’avérer plus ou moins gênantes — voire graves — pour la femme.
Une des plus grosses inquiétudes lorsqu’une femme enceinte souffre d’acné est que son état lui interdit ou déconseille l’utilisation de beaucoup de traitements.
Toutefois, nous tenons à rassurer : il existe bel et bien des moyens de traiter l’acné sans porter atteinte à l’état du bébé.
Acné de grossesse : pour quelles femmes ?
 Toutes les femmes peuvent connaître l’acné pendant leur état de grossesse.
Toutes les femmes peuvent connaître l’acné pendant leur état de grossesse.
En effet, même celles n’ayant connu aucune forme d’acné durant leur puberté peuvent souffrir de cette dermatose lorsqu’elles tombent enceintes.
Cependant, il est plus probable que les femmes ayant souffert d’acné durant l’adolescence ou à l’âge adulte (hors grossesse) soient atteintes de cette maladie une fois enceintes.
En comparaison avec l’acné des adolescents, elle ne diffère en rien : elle peut durer quelques mois, quelques semaines ou toute la période de la grossesse.
Comment s’explique l’acné de grossesse ?
En général, l’acné est un phénomène hormonal. Tout le processus conduisant à sa mise en place est sous influence des hormones.
Chez la femme enceinte, il y a une augmentation de la production d’œstrogènes et de progestérone. Cette augmentation d’hormones va perturber le fonctionnement normal des glandes sébacées, qui vont alors sécréter le sébum de façon excessive.
Cette sécrétion excessive de sébum est nommée hyperséborrhée.
Dans une telle situation, le sébum — qui normalement doit emprunter le canal pilaire pour recouvrir la surface de la peau et la protéger des agressions extérieures — va encombrer les parois dudit canal et le boucher.
Il ne se produit donc plus de drainage de la glande sébacée. L’accumulation de sébum va occasionner la prolifération de l’espèce bactérienne Propionibacterium acnes, et donc participer à l’inflammation du follicule pilo-sébacé, ce qui sera accompagné par une kératinisation anormale de ce dernier.
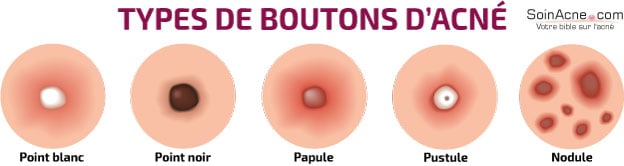
En conséquence, il y a formation de lésions rétentionnelles qui peuvent évoluer vers des lésions inflammatoires.
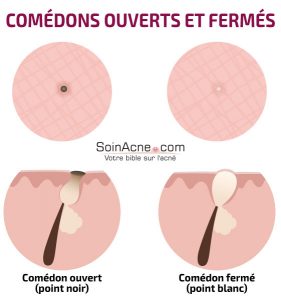
Lésions rétentionnelles
Ce sont les comédons. Ils sont de deux types : les comédons ouverts et les comédons fermés, appelés microkystes.
Les comédons ouverts désignent les petits points noirs qui laissent sortir une substance jaunâtre lorsqu’on les presse avec les doigts. Cette substance sortant sous forme d’un filament est un mélange de sébum et de kératinocytes.
C’est l’oxydation de ces derniers qui confère la coloration noire aux comédons.
Quant aux microkystes (comédons fermés), ils sont l’expression de l’obstruction de l’ostium folliculaire par des cellules épidermiques. Ils contiennent un mélange de sébum et de kératine sécrétés en excès.
Ce mélange provoque un bombement de la peau qui se centre par une zone pâle donnant l’apparence de boutons blancs. C’est pour cette raison que les microkystes sont également nommés « points blancs ».
Lésions inflammatoires
Ces lésions apparaissent lorsqu’il y a prolifération des bactéries au sein de la glande sébacée. Elles représentent une réponse de l’organisme à la prolifération bactérienne.
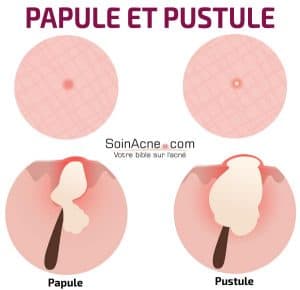
Comme lésions inflammatoires, nous pouvons distinguer les papules, les pustules et les nodules.
Les papules se présentent comme des élevures fermes de couleur rouge, quelquefois douloureuses. En général, les papules proviennent des microkystes, mais elles peuvent également apparaître de façon spontanée.
Elles sont le résultat de l’infection de la glande sébacée par Propionibacterium acnes. Dans ce cas, le follicule pilo-sébacé ne présente encore qu’une infection superficielle, qui pourrait toutefois évoluer vers des pustules. Ces dernières expriment donc une surinfection des glandes sébacées.
Les pustules sont franchement inflammatoires. Elles contiennent un liquide purulent qui peut donner naissance à des nodules. Ces derniers déterminent une atteinte plus profonde de la peau et sont généralement la conséquence de la rupture des pustules au sein des couches profondes de la peau. Ici, l’infection n’est plus superficielle, mais progresse vers le derme.
Notons toutefois que les lésions inflammatoires peuvent laisser place à d’autres lésions chroniques : ceci peut arriver lorsque ces lésions inflammatoires prolifèrent et persistent. Elles finissent par atteindre la structure même de la peau.
Certaines formes graves de l’acné peuvent voir l’apparition de kystes. Ces derniers sont caractéristiques d’acnés dites « kystiques » qui laissent — la plupart du temps — des cicatrices sur le corps.
Traitements et contre-indications durant la grossesse
Il existe des agents topiques et des agents oraux.
Agents topiques
Ces traitements offrent plusieurs avantages. Étant appliqués directement sur la peau, ils limitent l’exposition systémique en maximisant la quantité de médicaments atteignant l’unité pilosébacée.
Ils permettent de prévenir l’apparition de nouvelles lésions.
Au nombre de ces traitements, nous pouvons citer : le peroxyde de benzoyle, les antibiotiques locaux, le zinc, ou encore l’acide azélaïque.
Peroxyde de benzoyle
Parmi les produits ayant le peroxyde de benzoyle pour principe actif, nous pouvons citer Pannogel®, Brevoxyl®, Effacné®, Cutacnyl®, Eclaran®, Panoxyl… Ils ont des activités anti-inflammatoires, comédolytiques et antibactériennes.
À ce jour, aucune étude n’a permis d’évaluer l’innocuité du peroxyde de benzoyle dans le cas du traitement de l’acné chez la femme enceinte.
De la même manière, aucune étude n’a confirmé un risque tératogène.
En effet, dans les couches inférieures de la peau, le peroxyde de benzoyle va se métaboliser en acide benzoïque, une molécule largement utilisée comme additif alimentaire et dont l’absorption par la peau est faible.
Certains spécialistes classent même le peroxyde de benzoyle comme traitement de première intention chez la femme en état de grossesse.
Antibiotiques locaux
Dans les antibiotiques locaux, nous avons l’érythromycine et la clindamycine (Dalacine T Topic®, Zindacline®).
Les données recueillies sur l’utilisation de ces antibiotiques en période de grossesse sont nombreuses et rassurantes.
Ces deux antibiotiques peuvent être associés à d’autres traitements tels que le peroxyde de benzoyle pour éviter qu’une résistance bactérienne ne se développe.
Il existe d’ailleurs des préparations commerciales telles que le Clindoxyl®Gel associant la clindamycine et le peroxyde de benzoyle, ou encore le Benzamycin® renfermant de l’érythromycine et du peroxyde de benzoyle.
Selon le même principe, certains dermatologues prescrivent l’érythromycine avec le zinc topique.
Zinc
Vous le savez probablement déjà : le zinc est un oligoélément très important pour le fonctionnement normal de l’organisme.
Il joue un rôle déterminant dans la croissance, le développement, mais aussi dans les réactions immunitaires de l’organisme.
Chez la femme enceinte, les besoins en zinc augmentent ; et ceci, encore plus chez la femme enceinte acnéique.
En effet, chez cette dernière, l’oxyde de zinc va réduire la séborrhée, limiter l’inflammation folliculaire et favoriser la cicatrisation.
Le zinc topique s’utilisant dans ce cas est en réalité l’oxyde de zinc. Certaines de ces formes commerciales sont Oxyplastine®, Aloplastine®, Oxythyol®…
Le zinc est recommandé en première intention par certains dermatologues.
Acide azélaïque
Comme le peroxyde de benzoyle, l’acide azélaïque a un passage systémique faible lors de son utilisation cutanée.
À ce jour, aucune donnée inquiétante n’a été relevée quant à son utilisation contre l’acné.
Certaines de ses formes commerciales sont Finacea® et Skinoren®. Son activité est similaire à celle du peroxyde de benzoyle, auquel il peut parfois être associé pour le traitement de l’acné.
Note sur les autres traitements locaux :
Par ailleurs, de façon générale, on utilise également des rétinoïdes locaux comme la trétinoïne (Effederm®, Retacnyl®, Retin A®), l’adapalène (Differine®…) ou l’isotrétinoïne locale (Roaccutane® Gel) pour le traitement de l’acné.
Cependant, des expériences chez des animaux ont montré que ces dernières molécules peuvent conduire à des malformations squelettiques mineures.
Par précaution, il est donc déconseillé à toute femme en état de grossesse d’utiliser ces différents produits.
Agents oraux
Ici, nous pouvons aborder les antibiotiques oraux, les sels de zinc et le traitement hormonal.
Antibiotiques oraux
Les antibiotiques oraux sont conseillés dans le cas d’échec des traitements locaux décrits jusque-là. Ainsi, ils s’utilisent généralement contre les cas d’acné modérée à grave.
Généralement, il en existe deux familles : les macrolides — parmi lesquels on a l’érythromycine, la roxithromycine et la josamycine — et les tétracyclines (comprenant la doxycycline et la lymécycline).
Les tétracyclines sont déconseillées à partir du 2e trimestre de grossesse, car elles peuvent avoir de nombreuses conséquences sur le fœtus. En ce qui concerne l’érythromycine, elle ne présente toutefois pas de risque.
Certaines des formes commerciales des antibiotiques oraux sont Ery® Gé, Erythrocine®, Erythrogram® Gé, Egery® Gé.
Bien que beaucoup de personnes disent que ces antibiotiques oraux présentent des risques tératogènes et, bien que les données animales soient insuffisantes, aucun cas de malformation ou d’effet fœtotoxique n’a été à ce jour rapporté.
Par contre, pour une femme qui allaite, des effets secondaires tels que des irritations et la diarrhée ont été observés chez les enfants, car le médicament passe dans le lait maternel. Il est donc préférable d’arrêter l’allaitement lorsque l’on est sous ce traitement.
Sels de zinc
Comme indiqué plus haut dans le cas des traitements locaux, le zinc a une action anti-inflammatoire.
Il intervient, en effet, dans le mécanisme de certaines hormones : il possède une activité anti-androgénique.
Parmi les formes commerciales des sels de zinc, nous pouvons distinguer le Rubozinc® et l’Effizinc®.
L’utilisation des sels de zinc est envisageable à partir du 2e trimestre de grossesse, alors qu’il est préférable — par précaution — d’éviter de les utiliser au 1er trimestre.
Traitement hormonal
Comme expliqué plus haut, la cause principale d’acné chez la femme enceinte est les pics d’hormones.
Le traitement hormonal permet de contrer l’acné chez les femmes d’une manière générale. Le principe est de diminuer la séborrhée causée par les androgènes.
À cette fin, il est possible d’utiliser des molécules qui se chargeront de diminuer la production d’androgènes ovariens.
Comme traitement hormonal, nous pouvons citer la spironolactone et la cyprotérone. La spironolactone (Aldactone®) est une molécule agissant comme antagoniste des récepteurs androgéniques. La cyprotérone (une composante de Diane-35®) bloque également ces récepteurs.
Notons toutefois que chez les enfants de sexe masculin, ces molécules sont susceptibles d’entraîner quelques malformations au niveau des organes génitaux externes (surtout entre la neuvième et la onzième semaine de gestation).
La spironolactone et la cyprotérone n’ont pas d’indication au cours de la grossesse.
Pour le traitement hormonal, il est indispensable de recourir à un dermatologue — et non à un simple médecin — pour prendre des conseils.
Par ailleurs, notons qu’il est fréquent de prescrire de l’isotrétinoïne orale comme traitement chez les patients acnéiques. Chez la femme enceinte, ce traitement est catégoriquement interdit. Il a été prouvé que ce traitement présente des risques tératogènes élevés.
Par conséquent, ce traitement est seulement autorisé chez les femmes non enceintes et sous contraception.
En bref
En résumé, il faut retenir que, pour le traitement de l’acné chez la femme enceinte, les principales molécules utilisées sont les macrolides et le gluconate de zinc (lorsque la femme a dépassé le premier trimestre de grossesse).
Certaines molécules comme les rétinoïdes et les cyclines sont formellement contre-indiquées.
Quoi qu’il en soit, il faut toujours consulter un dermatologue avant tout traitement.