Contenuto
Contrariamente alla credenza popolare, non è solo una malattia adolescenziale. Quando si contano 6 milioni di persone che soffrono di questa malattia, si noterà che il 30% sono donne tra i 25 e i 40 anni anni.
L’acne non si manifesta allo stesso modo in tutti gli individui. Ci sono diversi tipi, con vari gradi di gravità.
Tuttavia, indipendentemente dal tipo di acne, uno degli elementi fondamentali è un’ipersecrezione di sebo. Questo è chiamato iperseborrea e promuove l’infiammazione del follicolo pilo-sebaceo.
Cos’è un follicolo pilo-sebaceo?
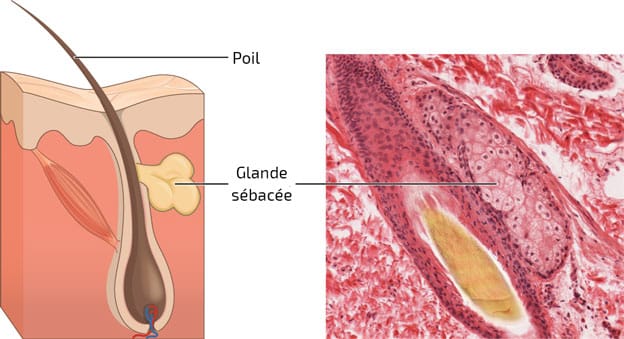
È l’associazione di una ghiandola sebacea con un follicolo pilifero (capelli). Ci sono diverse forme.
Ghiandola sebacea
Definizione
Una ghiandola sebacea è un’unità anatomica responsabile della secrezione di sebo. Generalmente, la sua dimensione è inversamente proporzionale alla dimensione del pelo corrispondente.
Questa ghiandola esocrina rilascia il suo prodotto di secrezione nell’infundibolo. Si trova nella parte centrale del derma, in contatto con il follicolo pilo-sebaceo. Si trova ovunque sul corpo, tranne che nel labbro inferiore, nelle piante dei piedi e nei palmi delle mani.
La densità delle ghiandole sebacee dipende dalla zona del corpo, ma nel complesso, la specie umana ha circa 2 milioni di ghiandole sebacee per ogni 6 milioni di capelli.
Struttura
Le ghiandole sebacee sono costituite da molte basi cellulari.
Si possono distinguere tre tipi di cellule:
- Cellule basali
- Cellule differenziate (cellule basali cariche di lipidi)
- Due tipi di cellule indifferenziate; alcune all’interno dei lobuli nei setti irregolari e altre vicino alla membrana basale.
Vicino a quest’ultimo tipo si trovano anche melanociti e cellule di Langerhans.
Il dotto sebaceo così come la sua parte inferiore (l’infra-infundibolo) è costituito da un epitelio cheratinizzante che è caratterizzato da un’assenza di strato granulare.
In assenza di acne, le cellule desquamanti dell’infra-infundibolo sono facilmente eliminate attraverso l’orifizio pilosebaceo, insieme al sebo: ciò è possibile perché queste cellule sono poco aderenti.
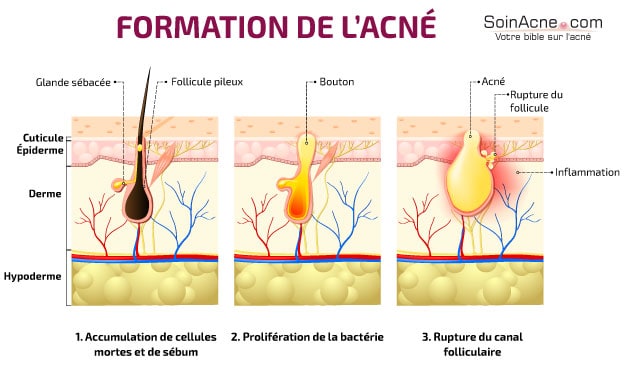
Nell’acne, le cellule cheratinizzate si raggruppano per formare un microcomedo, che impedisce il flusso di sebo.
Forme del follicolo
Il follicolo pilo-sebaceo è la combinazione della ghiandola sebacea e del pelo.
Può essere distinto in tre forme: il follicolo sebaceo, il follicolo lanuginoso e il follicolo terminale.
Il follicolo sebaceo è unico alla specie umana: non è presente in nessuna altra specie animale. È formato da una grande ghiandola sebacea multilobulare. Questa ghiandola conduce all’infundibolo attraverso numerosi dotti sebacei.
I follicoli sebacei sono generalmente situati sul viso, ma anche sulle spalle, il collo, la schiena e la parte superiore del petto.
Essi si distinguono chiaramente dai follicoli lanuginosi e terminali, dove le ghiandole sebacee sono meno sviluppate.
In parole povere, è il rapporto tra capelli e ghiandole che distingue questi vari tipi di follicoli pilosebacei.
Seborrea
Il sebo è una sostanza grassa prodotta dalle ghiandole sebacee. Ha lo scopo di proteggere la pelle e fornire flessibilità. In condizioni normali, le ghiandole secernono quanto basta per mantenere la pelle elastica.
Dopo la secrezione, il sebo passa dalle ghiandole sebacee all’infundibolo, dove subisce alcune modifiche prima di migrare verso la superficie della pelle attraverso l’orifizio pilosebaceo: questo è il processo di escrezione.
Ma, nell’acne, questo processo di escrezione non avviene normalmente. Il canale pilare utilizzato per la migrazione del sebo si blocca, il che porta ad un accumulo di sebo e alla comparsa di lesioni elementari: microcomedoni, comedoni e microcisti.
Trattare queste lesioni in tempo permette di correggere la disfunzione e di mettere in moto i processi di secrezione ed escrezione del sebo.
Nel caso in cui queste lesioni non vengano trattate, possono progredire verso altre lesioni più avanzate: le papule e le pustole, la cui comparsa è caratteristica dell’acne infiammatoria.
Caratteristiche dell’acne infiammatoria
Dunque, l’acne infiammatoria è il risultato dell’infiammazione dei follicoli pilosebacei.
Infatti, il sebo contiene acidi grassi di cui i batteri della specie Propionibacterium acnes – batteri coinvolti nell’infiammazione – si nutrono per crescere.
Questa infiammazione è quindi una risposta del corpo alla proliferazione dei batteri. Così, c’è la comparsa di papule che possono svilupparsi in pustole.
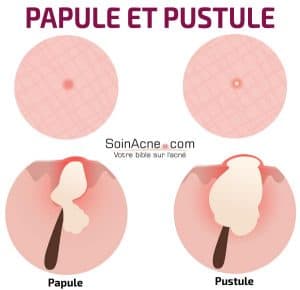
Papule
Di solito nascono da comedoni, ma possono anche apparire spontaneamente. Le papule sono rialzi sodi con una colorazione rossa. La loro dimensione varia da 1 a 5 mm e a volte possono essere dolorose.
Le papule sono l’espressione di un’infiammazione della ghiandola sebacea in cui è coinvolto il Propionibacterium acnes. Tuttavia, qui l’infezione è sempre superficiale. Quando non viene seguito alcun trattamento, possono portare ad uno stadio più avanzato: le pustole.
Pustole
Si tratta di papule con un liquido purulento di colore giallo sulla loro parte apicale. Sono il risultato dello sviluppo di molti microbi sullo stesso sito.
Sono leggermente più grandi delle papule e sono francamente infiammatorie. Possono anche svilupparsi in noduli, che sono caratteristici dell’acne grave.
Trattamenti per l’acne infiammatoria
In base alle manifestazioni dell’acne infiammatoria, sono stati sviluppati diversi tipi di trattamenti. Questi trattamenti agiscono in modi diversi. Infatti, alcuni sono destinati a ridurre le lesioni, mentre altri attaccano direttamente il Propionibacterium acnes per contrastare l’infiammazione.
Così, molti trattamenti possono essere trovati in varie forme. Sono generalmente classificati in due modi: i trattamenti topici (locali) e i trattamenti orali.
Trattamenti locali
Diversi agenti topici possono essere utilizzati per trattare l’acne infiammatoria.
Questi includono perossido di benzoile, adapalene, e acido azaleico.
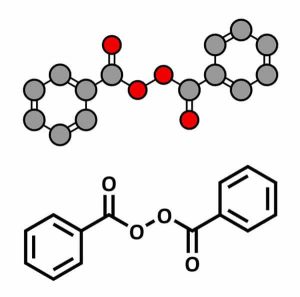
Perossido di benzoile
Di fronte a problemi di acne infiammatoria, il primo trattamento che può realmente dare sollievo è l’applicazione, una o due volte al giorno, di perossido di benzoile al 5% (Cutacnyl®, Papclair®…).
In effetti, il perossido di benzoile ha attività antinfiammatoria e combatte efficacemente i batteri. Questi ultimi non possono sviluppare resistenza, perché la molecola agisce attraverso un’ossidazione non specifica.
Queste caratteristiche del perossido di benzoile fanno sì che possa essere efficace contro papule e pustole. Nei casi in cui l’organismo lo tollera, è anche possibile utilizzare un preparato di perossido al 10% (Pannogel 10®, Eclaran10® Panoxyl®…). Nell’altro senso, se il paziente prova irritazione, è possibile prescrivere una preparazione al 2,5% (Cutacnyl®…)
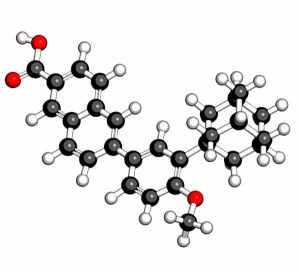
Adapalene
Ci possono essere casi in cui il corpo non tollera affatto il perossido di benzoile. In questi casi, esistono altri trattamenti come l’adapalene allo 0,1% (Adapalene TEVA®, Differine®…).
Si tratta di un retinoide topico che possiede un’attività antinfiammatoria e quindi aiuta a combattere papule, pustole e altre lesioni elementari (comedoni e microcisti).
Un antibiotico topico – come la clindamicina 1% (Zindacline®, Clindafluid®…) o l’eritromicina 4% (Eryacne®, Erythrogel®…) – può anche essere combinato con adapalene o un altro retinoide topico come la tretinoina 0,025% (Erylik®).
Uno dei problemi con i retinoidi topici è che possono avere effetti collaterali. Uno dei più comuni è l’irritazione.
Per contrastare questo rischio, è quindi consigliabile utilizzare una crema idratante non comedogena durante il trattamento.
Si noti inoltre che le donne incinte non dovrebbero usare retinoidi, anche se sono topici.
Acido azelaico
Un altro trattamento locale efficace per l’acne infiammatoria è l’acido azelaico.
Si trova, tra l’altro, sotto forma di gel al 15% (Finacea®) o di crema al 20% (Skinoren®). Questa molecola ha un’attività antinfiammatoria e cheratolitica.
Trattamenti orali
Per quanto riguarda i trattamenti orali generali, possiamo citare l’uso di antibiotici o, eventualmente, isotretinoina orale.
Antibiotici
Gli antibiotici che si applicano sono per lo più della famiglia delle cicline.
In alcuni paesi, questi antibiotici possono contenere dossiciclina (Doxycycline arrow®, Doxygram®, Tolexine® Gé…), o minociclina (Mynocine®, Minocycline Bayer®, Logryx®…).
Tuttavia, dati i rari ma gravi effetti avversi, si raccomanda vivamente di non utilizzare la minociclina come trattamento di prima linea. Dovrebbe essere usata solo nei casi in cui altre cicline hanno fallito nell’acne e quando l’isotretinoina orale non può essere usata.
Per quanto riguarda la doxiciclina, uno dei suoi effetti collaterali può essere fototossicità.
In situazioni specifiche, l’eritromicina orale (Abboticin®, Erythrogram® Gé…) può anche essere utilizzata, ma in combinazione con trattamenti locali: infatti, questa è la combinazione raccomandata per gli antibiotici orali.
Così, si può scegliere il perossido di benzoile o un retinoide topico. Questi ultimi due possono anche essere mescolati sotto la raccomandazione di un professionista. Va notato che è essenziale consultare un professionista prima di combinare i trattamenti.
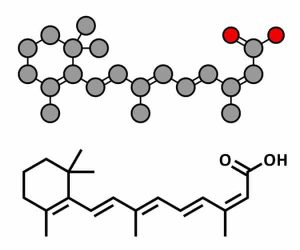
Isotretinoina
Un altro trattamento valido per l’acne infiammatoria è l’isotretinoina orale. Si può trovare sotto forma di capsule: Contracné® Gé, Curacné® Gé, Procuta® Gé…
Se tutti i trattamenti precedenti falliscono, questo può dare soddisfazione. Tuttavia, questa molecola ha molti rischi. Tra questi, possiamo citare il rischio teratogeno.
È quindi controindicato alle donne incinte e le donne che desiderano utilizzarlo devono combinare il suo uso con un contraccettivo e fare il loro test di gravidanza regolarmente per essere sicuri di non rimanere incinta durante il trattamento.
È obbligatorio consultare un dermatologo prima di scegliere questo trattamento: prescrivere l’isotretinoina è strettamente riservato ai dermatologi (né i medici generici né altri specialisti sono autorizzati a prescriverla).
Si noti, inoltre, che è fortemente controindicato combinare l’isotretinoina con un antibiotico (ciclina), in quanto ciò espone ad un rischio di ipertensione intracranica.