Contenido
En contra de la creencia popular, no es una enfermedad exclusiva de los adolescentes. Cuando se cuentan 6 millones de personas que padecen esta enfermedad, se observa que el 30% son mujeres de entre 25 y 40 años.
El acné no se manifiesta de la misma manera en todos los individuos. Hay varios tipos diferentes, con distintos grados de gravedad.
Sin embargo, independientemente del tipo de acné, uno de los elementos básicos es la hipersecreción de sebo. Esto se llama hiperseborrea y promueve la inflamación del folículo pilosebáceo.
¿Qué es un folículo pilosebáceo?
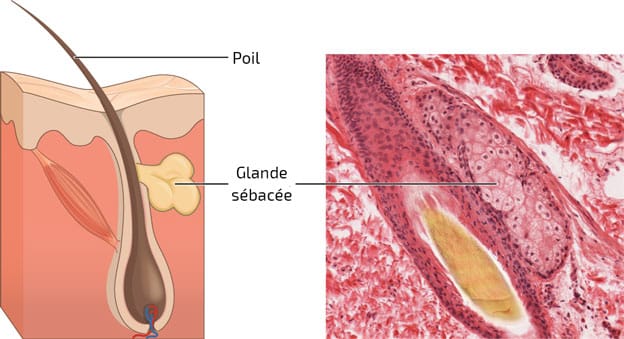
Es la asociación de una glándula sebácea con un folículo piloso (pelo). Existen varias formas.
Glándula sebácea
Definición
Una glándula sebácea es una unidad anatómica responsable de la secreción de sebo. Generalmente, su tamaño es inversamente proporcional al tamaño del pelo correspondiente.
Esta glándula exocrina libera su producto de secreción en el infundíbulo. Se encuentra en la parte media de la dermis, en contacto con el folículo pilosebáceo. Se encuentra en todo el cuerpo, excepto en el labio inferior, las plantas de los pies y las palmas de las manos.
La densidad de las glándulas sebáceas depende de la zona del cuerpo, pero en general, la especie humana tiene unos 2 millones de glándulas sebáceas por cada 6 millones de pelos.
Estructura
Las glándulas sebáceas están formadas por muchas bases celulares.
Se pueden distinguir tres tipos de células:
- Células basales
- Células diferenciadas (células basales cargadas de lípidos)
- Dos tipos de células indiferenciadas; unas dentro de los lobulillos en los septos irregulares y otras cerca de la membrana basal.
También se encuentran cerca de este último tipo los melanocitos y las células de Langerhans.
El conducto sebáceo, así como su parte inferior (el infundíbulo), está formado por un epitelio queratinizante que se caracteriza por la ausencia de capa granular.
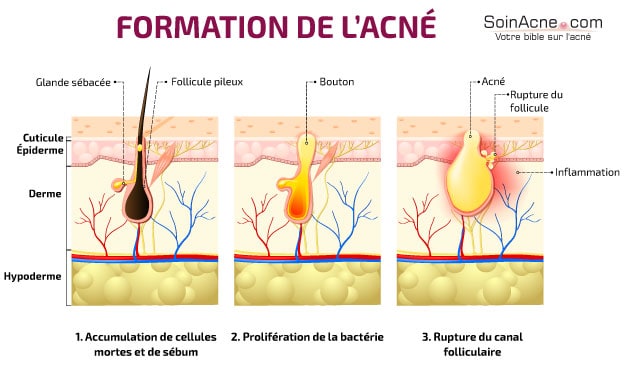
En ausencia de acné, las células descamativas del infra-infundíbulo se eliminan fácilmente a través del orificio pilosebáceo, junto con el sebo: esto es posible porque estas células son poco adherentes.
En el acné, las células queratinizadas se aglutinan formando un microcomedón, que impide el flujo de sebo.
Formas de los folículos
El folículo pilosebáceo es la combinación de la glándula sebácea y el pelo.
Puede distinguirse en tres formas: el folículo sebáceo, el folículo piloso y el folículo terminal.
El folículo sebáceo es único en la especie humana: no está presente en ninguna otra especie animal. Está formado por una gran glándula sebácea multilobular. Esta glándula desemboca en el infundíbulo a través de numerosos conductos sebáceos.
Los folículos sebáceos se localizan generalmente en la cara, pero también en los hombros, el cuello, la espalda y la parte superior del pecho.
Se distinguen claramente de los folículos pilosos y terminales, donde las glándulas sebáceas están menos desarrolladas.
En pocas palabras, lo que distingue a estos distintos tipos de folículos pilosebáceos es la relación entre los pelos y las glándulas.
Seborrea
El sebo es una sustancia grasa producida por las glándulas sebáceas. Su función es proteger la piel y proporcionarle flexibilidad. En condiciones normales, las glándulas secretan lo suficiente para mantener la piel flexible.
Tras la secreción, el sebo pasa de las glándulas sebáceas al infundíbulo, donde sufre algunos cambios antes de migrar a la superficie de la piel a través del orificio pilosebáceo: este es el proceso de excreción.
Pero, en el acné, este proceso de excreción no se produce con normalidad. El canal pilar utilizado para la migración del sebo se obstruye, lo que provoca una acumulación de sebo y la aparición de lesiones elementales: microcomedones, comedones y microquistes.
Tratar estas lesiones a tiempo permite corregir la disfunción y poner en marcha los procesos de secreción y excreción de sebo.
En el caso de que estas lesiones no se traten, pueden progresar a otras más avanzadas: las pápulas y las pústulas, cuya aparición es característica del acné inflamatorio.
Características del acné inflamatorio
Así, el acné inflamatorio es el resultado de la inflamación de los folículos pilosebáceos.
En efecto, el sebo contiene ácidos grasos de los que se alimentan las bacterias de la especie Propionibacterium acnes -bacterias implicadas en la inflamación- para crecer.
Esta inflamación es, por tanto, una respuesta del organismo a la proliferación de bacterias. Así, se produce la aparición de pápulas que pueden convertirse en pústulas.
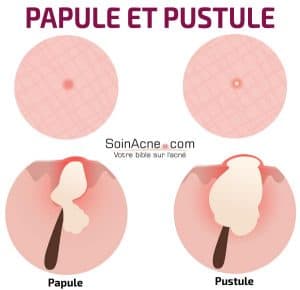
Pápulas
Suelen surgir de comedones, pero también pueden aparecer de forma espontánea. Las pápulas son elevaciones firmes con una coloración roja. Su tamaño varía de 1 a 5 mm y a veces pueden ser dolorosas.
Las pápulas son una expresión de la inflamación de la glándula sebácea en la que participa el Propionibacterium acnes. Sin embargo, aquí la infección es siempre superficial. Cuando no se sigue ningún tratamiento, pueden dar lugar a un estadio más avanzado: las pústulas.
Pústulas
Son pápulas con un líquido purulento de color amarillo en su parte apical. Son el resultado del desarrollo de muchos microbios en el mismo sitio.
Son ligeramente más grandes que las pápulas y son francamente inflamatorias. También pueden convertirse en nódulos, que son característicos del acné grave.
Tratamientos para el acné inflamatorio
En base a las manifestaciones del acné inflamatorio, se han desarrollado varios tipos de tratamientos. Estos tratamientos actúan de forma diferente. En efecto, algunos están diseñados para reducir las lesiones, mientras que otros atacan directamente al Propionibacterium acnes para contrarrestar la inflamación.
Así, se pueden encontrar muchos tratamientos de diversas formas. En general, se clasifican de dos maneras: los tratamientos tópicos (locales) y los tratamientos orales.
Tratamientos locales
Se pueden utilizar varios agentes tópicos para tratar el acné inflamatorio.
Entre ellos se encuentran peróxido de benzoilo, adapaleno, y ácido azaleico.
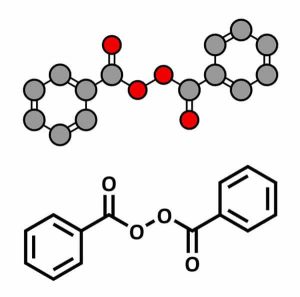
Peróxido de benzoilo
Ante los problemas de acné inflamatorio, el primer tratamiento que realmente puede proporcionar alivio es la aplicación, una o dos veces al día, de peróxido de benzoilo al 5% (Cutacnyl®, Papclair®…).
En efecto, el peróxido de benzoilo tiene actividad antiinflamatoria y combate eficazmente las bacterias. Estas últimas no pueden desarrollar resistencia, porque la molécula actúa mediante una oxidación no específica.
Estas características del peróxido de benzoilo hacen que pueda ser eficaz contra las pápulas y pústulas. En los casos en que el organismo lo tolere, también es posible utilizar un preparado de peróxido al 10% (Pannogel 10®, Eclaran10® Panoxyl®…). En el otro sentido, si el paciente experimenta irritación, es posible prescribir un preparado al 2,5% (Cutacnyl®…)
Adapaleno
Puede haber casos en los que el cuerpo no tolere en absoluto el peróxido de benzoilo. En estos casos, existen otros tratamientos como el adapaleno al 0,1% (Adapalene TEVA®, Differine®…).
Es un retinoide tópico que posee actividad antiinflamatoria y, por tanto, ayuda a combatir pápulas, pústulas y otras lesiones elementales (comedones y microquistes).
Un antibiótico tópico -como la clindamicina al 1% (Zindacline®, Clindafluid®…) o la eritromicina al 4% (Eryacne®, Erythrogel®…)- también puede combinarse con el adapaleno u otro retinoide tópico como la tretinoína al 0,025% (Erylik®).
Uno de los problemas de los retinoides tópicos es que pueden tener efectos secundarios. Uno de los más comunes es la irritación.
Por ello, para contrarrestar este riesgo, es aconsejable utilizar una crema hidratante no comedogénica durante el tratamiento.
También hay que tener en cuenta que las mujeres embarazadas no deben usar retinoides, aunque sean tópicos.
Ácido azelaico
Otro tratamiento local eficaz para el acné inflamatorio es el ácido azelaico.
Se puede encontrar, entre otros, en forma de gel al 15% (Finacea®) o de crema al 20% (Skinoren®). Esta molécula tiene actividad antiinflamatoria y queratolítica.
Tratamientos orales
En cuanto a los tratamientos orales generales, podemos citar el uso de antibióticos o, posiblemente, isotretinoína oral.
Antibióticos
Los antibióticos que se aplican son principalmente de la familia de las ciclinas.
En algunos países, estos antibióticos pueden contener doxiciclina (Doxycycline arrow®, Doxygram®, Tolexine® Gé…), o minociclina (Mynocine®, Minocycline Bayer®, Logryx®…).
Sin embargo, dados los raros pero graves efectos adversos, se recomienda encarecidamente no utilizar minociclina como tratamiento de primera línea. Sólo debe utilizarse en los casos en que otras ciclinas hayan fracasado con el acné y cuando no pueda utilizarse la isotretinoína oral.
Con respecto a la doxiciclina, uno de sus efectos secundarios puede ser la fototoxicidad.
En situaciones puntuales, también se puede utilizar eritromicina oral (Abboticin®, Erythrogram® Gé…), pero en combinación con tratamientos locales: de hecho, ésta es la combinación recomendada para los antibióticos orales.
Así, se puede elegir el peróxido de benzoilo o un retinoide tópico. Estos dos últimos pueden incluso mezclarse bajo la recomendación de un profesional. Hay que tener en cuenta que es imprescindible consultar a un profesional antes de combinar los tratamientos.
Isotretinoína
Otro tratamiento válido para el acné inflamatorio es la isotretinoína oral. Se puede encontrar en forma de cápsulas: Contracné® Gé, Curacné® Gé, Procuta® Gé…
Si todos los tratamientos anteriores fracasan, éste puede proporcionar satisfacción. Sin embargo, esta molécula tiene muchos riesgos. Entre ellos, podemos mencionar el riesgo teratogénico.
Por lo tanto, está contraindicado para las mujeres embarazadas y las mujeres que deseen utilizarlo deben combinar su uso con un anticonceptivo y hacer su prueba de embarazo regularmente para estar seguras de no quedarse embarazadas durante el tratamiento.
Es obligatorio consultar a un dermatólogo antes de elegir este tratamiento: la prescripción de isotretinoína está estrictamente reservada a los dermatólogos (ni los médicos de cabecera ni otros especialistas pueden recetarla).
Tenga en cuenta, además, que está fuertemente contraindicado combinar la isotretinoína con un antibiótico (ciclina), ya que esto supone un riesgo de hipertensión intracraneal.