Contenuto
Questa dermatosi infiammatoria del follicolo pilo-sebaceo esiste in diverse forme. Queste si distinguono per i processi che inducono il loro sviluppo.
L’acne ritentiva è una delle tante forme di acne esistenti.
Potrebbe essere definita semplicemente come un accumulo eccessivo di sebo nei follicoli pilosebacei. Questa è la conseguenza dell’iperseborrea e della cheratinizzazione.
Hyperseborrhea
L‘iperseborrea si riferisce a una secrezione eccessiva di sebo. Questa secrezione si verifica principalmente in aree come il viso, la parte centrale della schiena o la parte bassa del petto…
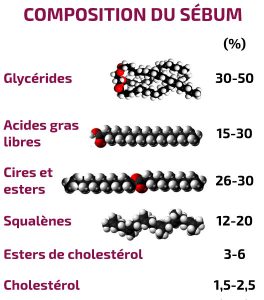
Il sebo è un film oleoso il cui ruolo è quello di proteggere la pelle dalle aggressioni esterne e dalla secchezza. Ad un livello normale, dà alla pelle una buona elasticità.
Il mantenimento e l’attivazione del sebo sono assicurati dal diidrotestosterone.
Questa molecola è prodotta nelle ghiandole sebacee dal testosterone, sotto l’azione della 5α-reduttasi di tipo 1.
Quando il sebo viene secreto dalle ghiandole sebacee, il canale pilare deve normalmente permettere al sebo secreto di uscire per coprire la pelle, dove normalmente svolge il suo ruolo protettivo.
Ci sono due concetti da osservare durante lo sviluppo del sebo: secrezione ed escrezione.
La secrezione si riferisce all’effettiva elaborazione del sebo; in altre parole, il flusso di sebo elaborato che passa attraverso il dotto escretore della ghiandola sebacea verso l’infundibolo.
L’escrezione, invece, si riferisce alla quantità di sebo che esce dall’orifizio pilosebaceo dopo aver subito i cambiamenti nell’infundibolo.
Tuttavia, quando si verifica l’acne, il canale pilosebaceo si blocca, il che provoca un accumulo di sebo elaborato e l’intasamento del canale da parte del sebo accumulato.
Come risultato, c’è la apparizione di due tipi di lesioni: comedoni aperti e microcisti.
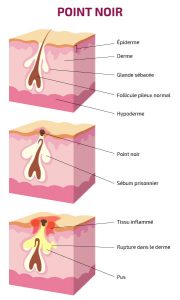
Comedoni aperti
Questo liquido è in realtà una miscela di cheratinociti – un tipo di cellula che forma il rivestimento del fusto del pelo – e sebo. Il colore nero dei punti neri si spiega con l’ossidazione di questi cheratinociti.
Questa ossidazione fornisce le condizioni favorevoli per lo sviluppo del Propionibacterium acnes, il batterio responsabile dell’acne e probabile causa della sua evoluzione nella forma infiammatoria.
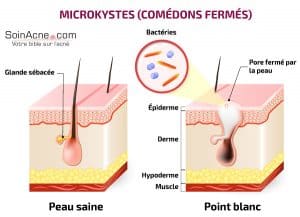
Microcisti
Le microcisti (note anche come comedoni chiusi) sono piccole sfere bianche che si trovano sotto la pelle. Possono apparire in vari luoghi del corpo, ma sono particolarmente comuni sull’attaccatura dei capelli, sulle tempie e sotto il mento.
Sono il risultato di un’ostruzione, da parte di cellule dell’epidermide, dell’orifizio del canale pilare di un follicolo pilo-sebaceo.
Quando le ghiandole sebacee continuano a secernere cheratina e sebo, la pelle alla fine si gonfia e nel mezzo appare una zona pallida.
Queste aree pallide appaiono come palline bianche a causa del liquido che contengono.
Inoltre, si noti che c’è una forma particolare di microcisti chiamata grains of milium. Si trova principalmente sulle palpebre: sono in realtà microcisti superficiali di dimensioni molto piccole.
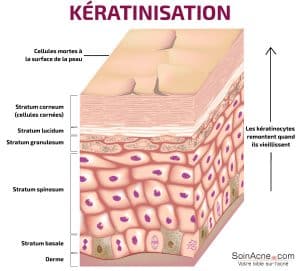
Processo di cheratinizzazione
La cheratinizzazione si riferisce all’accumulo di cheratina nelle cellule epidermiche.
In effetti, l’insorgere dei comedoni è legato a una disfunzione del processo di cheratinizzazione. Questa disfunzione si traduce in iperproliferazione dei cheratinociti nel canale follicolare, ipercheratosi e ritenzione dovuta ad una maggiore adesione delle cellule cornee.
Diversi fattori sono coinvolti nei meccanismi di questa maggiore proliferazione e adesione dei cheratinociti.
Così, possiamo notare un’anomalia nel controllo degli androgeni. Infatti, nella parte inferiore dell’infundibolo, c’è una quantità abbondante di 5 α-reduttasi rispetto al resto dell’epidermide. Questo si spiega con un aumento dell’attività degli androgeni.
Questa attività eccessiva porta alla formazione abbondante di metaboliti androgeni nei cheratinociti, che interferisce con la loro differenziazione.
I disturbi della differenziazione dei cheratinociti sarebbero anche favoriti dall’aumento, nel canale infundibolare, della proporzione di squalene e cera rispetto a quella di acido linoleico.
Infatti, quando si confrontano i livelli di ossido di squalene e di acidi grassi nei soggetti acneici e in quelli di controllo, si nota che questi livelli sono più alti nei soggetti acneici.
D’altra parte, rispetto alla superficie sovrastante dell’epidermide, c’è una carenza di acido linoleico nei comedoni. Inoltre, durante la reazione infiammatoria del follicolo, i batteri della specie Propionibacterium acnes stimolano la produzione di interleuchina 1 da parte dei cheratinociti.
Questa produzione aumenta nell’infundibolo e causa un’eccessiva cornificazione e desquamazione dell’infundibolo.
L’azione dell’interleuchina 1 potrebbe avvenire attraverso due meccanismi, diretto e indiretto:
- Il meccanismo diretto stimolerebbe altri fattori di crescita o coinvolgerebbe i recettori dell’interleuchina 1.
- Nel meccanismo indiretto, l’interleuchina 1 medierebbe il tasso di escrezione sebacea e il grado di gravità dell’acne.
Trattamento dell’acne ritentiva
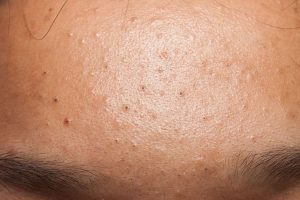
Lesioni ritentive di comedoni aperti (punti neri) e chiusi (microcisti, o punti bianchi) sulla fronte di un adolescente ©thamkc/123RF
Per l’acne ritentiva in particolare, il trattamento più adatto è un trattamento topico. Quest’ultimo a volte può anche essere combinato con trattamenti generali: l’obiettivo è quello di fermare lo sviluppo dei batteri.
Da notare, tuttavia, che anche se hanno un’efficacia provata, questi farmaci possono causare una fotosensibilizzazione.
Per trattare l’acne ritentiva, è possibile distinguere tra retinoidi topici, perossido di benzoile e acidoazelaico.
Retinoidi topici
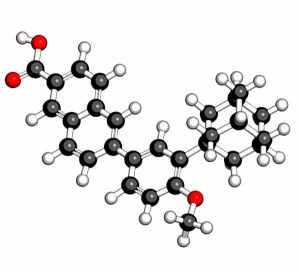
In termini di retinoidi, possiamo distinguere tre molecole: la tretinoina, la isotretinoin e la adapalene.
Queste molecole agiscono principalmente su microcisti e comedoni.
Tretinoina
Chiamata ancora acido retinoico all-trans, la tretinoina è il più antico dei retinoidi. Si può trovare sotto forma di gel, crema (Retin-A®, Effederm®…), o come soluzione allo 0,025%, 0,05% e 0,1%.
Può essere usato da solo o in combinazione con l’eritromicina. Nella maggior parte dei casi, provoca un’irritazione all’inizio del trattamento, che diminuisce quando è combinata con l’eritromicina.
La tretinoina può anche essere la causa di alcune reazioni irritanti. In questo caso, una riduzione della sua quantità, concentrazione o ritmo di applicazione può aiutare.
Isotretinoina
L‘isotretinoina (Roaccutane®, Curacne®…) è un isomero della tretinoina. Pertanto, non vi è alcuna differenza fondamentale tra le due molecole.
Per il trattamento dell’acne ritentiva, l’isotretinoina è meglio tollerata.
Si può trovare, tra l’altro, come gel allo 0,05%, combinato o meno con l’eritromicina 2%.
Adapalene
Adapalene è un derivato dell’acido naftoico che agisce in modo simile ai retinoidi. Ha un’attività antinfiammatoria che lo rende efficace anche contro l’acne infiammatoria.
I primi segni di miglioramento possono essere visti dopo una a quattro settimane di trattamento con adapalene. Questo retinoide topico è disponibile come crema e gel allo 0,1% (Differine®).
Rispetto alla tretinoina 0,05% crema, l’adapalene è meglio tollerato (perché è meno irritante) per il trattamento dell’acne ritentiva.
Si noti, inoltre, che i retinoidi locali hanno rischi di teratogenesi (da qui le condizioni speciali di prescrizione nelle donne in età fertile).
Si consiglia spesso di evitare l’uso di preparati a base di tretinoina durante i primi 3 mesi di gravidanza, anche se – secondo il centro di riferimento degli agenti teratogeni – i dati per le donne incinte esposte per via dermica sono piuttosto rassicuranti.
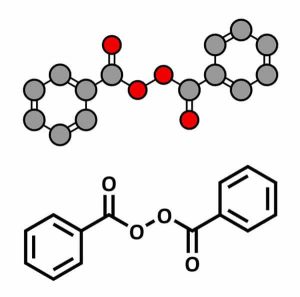
perossido di benzoile
All’inizio del trattamento, può irritare il viso. Nei casi in cui chi ne soffre ha la pelle secca, un’applicazione alla sera con una bassa concentrazione può ridurre questa sensazione, soprattutto nei periodi di sole.
Inoltre, l’applicazione di una crema idratante o ammorbidente può ridurre gli effetti collaterali.
Il perossido di benzoile (Cutacnyl®, Brevoxyl®…) è disponibile come gel, lozione, crema o tampone; e in concentrazioni del 10%, 5% e 2,5%.
Inoltre, va notato che l’uso combinato di perossido di benzoile e adapalene o di perossido di benzoile e clindamicina (Duac®) migliora l’aderenza terapeutica.
Acido azelaico
Nella lotta contro l’acne, può sostituire i retinoidi e gli antibiotici o essere usato in combinazione con essi.
Alcune delle sue forme commerciali sono Skinoren® e Finacea®.
Parole finali
Va anche notato che ci sono molti altri trattamenti e farmaci che possono essere utilizzati al posto degli esempi di cui sopra.
Inoltre, è importante ricordare che ci sono molte informazioni coinvolte nel determinare il regime di trattamento appropriato per l’acne.
Per esempio, è possibile prendere in considerazione l’età del paziente, l’estensione dell’acne, la durata dell’evoluzione…